Guia
As infecções ósseas e articulares representam um desafio significativo na prática ortopédica, especialmente quando afetam estruturas complexas e de carga, como o tornozelo. A região do tornozelo é vital para a mobilidade, estabilidade e suporte do peso corporal, e infecções mal manejadas podem resultar em sequelas graves, como destruição articular, perda funcional permanente e até amputação. Este texto aborda de forma abrangente os principais aspectos do manejo das infecções ósseas e articulares no tornozelo, desde os fatores predisponentes até as opções terapêuticas disponíveis.
1. Fisiopatologia das infecções ósseas e articulares no tornozelo
As infecções no tornozelo podem ser divididas em infecções ósseas (osteomielite) e articulares (artrite séptica). Ambas compartilham alguns mecanismos fisiopatológicos, mas apresentam características distintas que influenciam o manejo clínico.
1.1. Osteomielite
A osteomielite pode surgir de forma hematogênica, por disseminação direta de uma infecção próxima ou após trauma e procedimentos cirúrgicos. Em pacientes diabéticos ou imunossuprimidos, pequenos ferimentos podem ser a porta de entrada para microrganismos patogênicos. Staphylococcus aureus é o agente mais comum, embora bactérias gram-negativas e anaeróbicas também possam estar envolvidas.
1.2. Artrite Séptica
A artrite séptica ocorre quando microrganismos invadem diretamente a cavidade articular, resultando em uma resposta inflamatória aguda que pode destruir a cartilagem articular rapidamente. Assim como na osteomielite, a origem pode ser hematogênica, traumática ou iatrogênica.
A rápida diferenciação entre essas duas condições é crucial, uma vez que ambas exigem intervenção imediata para evitar complicações graves.
2. Fatores de risco e populações vulneráveis
Alguns fatores predispõem os pacientes ao desenvolvimento de infecções ósseas e articulares no tornozelo:
- Trauma aberto: Fraturas expostas representam risco significativo de contaminação bacteriana direta.
- Procedimentos cirúrgicos prévios: Artrodeses, artroplastias ou fixações internas podem ser complicadas por infecções pós-operatórias.
- Diabetes mellitus: Pacientes diabéticos têm maior risco devido à neuropatia periférica e à circulação prejudicada.
- Uso prolongado de corticosteroides ou imunossupressores: A imunossupressão diminui a capacidade do organismo de combater infecções.
- Doenças autoimunes e artrite reumatoide: Essas condições frequentemente exigem medicamentos imunomoduladores, que aumentam o risco de infecções.
O reconhecimento precoce desses fatores de risco é fundamental para uma abordagem preventiva eficaz.
3. Diagnóstico das infecções no tornozelo
O diagnóstico precoce e preciso das infecções ósseas e articulares é essencial para evitar danos permanentes. O processo diagnóstico envolve uma combinação de história clínica, exame físico, exames laboratoriais e exames de imagem.
3.1. História Clínica e Exame Físico
Os sintomas comuns incluem dor intensa, edema, calor local, rubor e febre. Em casos avançados, pode haver drenagem de material purulento por fístulas cutâneas. A perda de função articular e a dor à mobilização passiva são sinais importantes na artrite séptica.
3.2. Exames Laboratoriais
- Hemograma completo: Pode revelar leucocitose com desvio à esquerda.
- PCR (Proteína C Reativa) e VHS (Velocidade de Hemossedimentação): Indicadores sensíveis de inflamação e atividade infecciosa.
- Hemoculturas: Importantes em casos de suspeita de disseminação hematogênica.
- Punção articular: A análise do líquido sinovial pode confirmar o diagnóstico de artrite séptica.
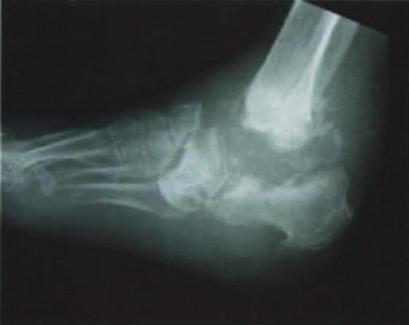
3.3. Exames de Imagem
- Radiografia simples: Pode evidenciar alterações ósseas em fases tardias.
- Tomografia computadorizada (TC): Útil para avaliar a extensão da destruição óssea.
- Ressonância magnética (RM): É o exame de escolha para identificar precocemente a osteomielite.
4. Tratamento das infecções ósseas e articulares no tornozelo
O tratamento das infecções no tornozelo é multifacetado e geralmente envolve uma combinação de abordagem médica e cirúrgica.
4.1. Tratamento Antimicrobiano
A antibioticoterapia deve ser iniciada o mais rapidamente possível após a coleta de amostras para cultura. Inicialmente, utiliza-se um regime empírico de amplo espectro, que é ajustado após identificação do patógeno e teste de sensibilidade.
- Osteomielite crônica: Pode exigir semanas a meses de antibioticoterapia intravenosa e/ou oral.
- Artrite séptica: Exige pelo menos 2 a 4 semanas de antibióticos intravenosos.
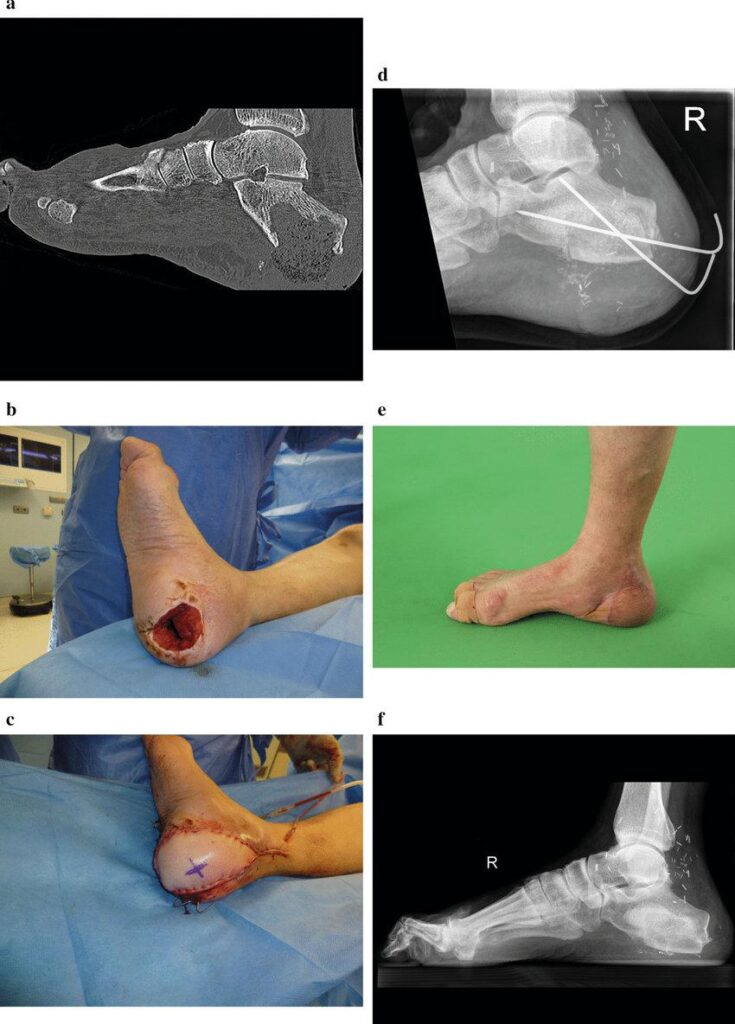
4.2. Intervenção Cirúrgica
Na maioria dos casos, a intervenção cirúrgica é necessária:
- Desbridamento cirúrgico: Remoção de tecido necrótico e material infectado.
- Drenagem articular: Essencial na artrite séptica para remover detritos inflamatórios e diminuir a carga bacteriana.
- Estabilização óssea: Em casos de destruição significativa, pode ser necessário o uso de fixadores externos.
4.3. Suporte Adicional
- Imobilização: Reduz a dor e facilita a cicatrização.
- Fisioterapia: Essencial para restaurar a amplitude de movimento e a força muscular.
- Suporte nutricional: Importante para otimizar o processo de cicatrização.
5. Complicações e prognóstico
As infecções no tornozelo podem ter um impacto devastador se não forem tratadas adequadamente. Entre as complicações mais comuns estão:
- Destruição articular irreversível
- Deformidades ósseas
- Fístulas crônicas
- Necrose avascular
- Amputação
O prognóstico depende do diagnóstico precoce, da adequação do tratamento e das condições clínicas do paciente. Pacientes com múltiplas comorbidades têm um risco aumentado de complicações.
6. Prevenção das infecções no tornozelo
A prevenção continua sendo a estratégia mais eficaz no manejo das infecções:
- Cuidados perioperatórios rigorosos: Asepsia adequada durante cirurgias.
- Profilaxia antimicrobiana: Uso preventivo de antibióticos em procedimentos de risco.
- Controle glicêmico: Em pacientes diabéticos, níveis adequados de glicemia reduzem o risco de complicações infecciosas.
- Educação do paciente: Orientações sobre cuidados com ferimentos e sinais de alerta para infecções.
Conclusão
O manejo das infecções ósseas e articulares no tornozelo exige uma abordagem integrada e multidisciplinar. A identificação precoce, a utilização de exames adequados, o início imediato de tratamento antimicrobiano e a intervenção cirúrgica precisa são fundamentais para evitar desfechos desfavoráveis. Além disso, estratégias preventivas desempenham um papel crucial na redução da incidência dessas condições. Investir em educação continuada para profissionais de saúde e no acesso a tecnologias diagnósticas avançadas pode melhorar significativamente o prognóstico desses pacientes.